编者按:SOLO1研究中,奥拉帕利在BRCAm人群中的显著获益,开启了卵巢癌一线维持治疗的新纪元。2019年ESMO大会上报道的PAOLA-1、PRIMA和VELIA等三项研究中,PARP抑制剂再次突破BRCA状态的圈囿,探索了在不限制biomarker的整体人群中的获益情况。卵巢癌PARP抑制剂一线维持治疗,“All-Comer时代”真的来了?东南大学附属中大医院沈杨教授为我们梳理了这三项研究的设计特点和主要结果,以期寻找“All-Comer时代”之问的线索。
晚期卵巢癌是公认致死率最高的妇科肿瘤之一,以减瘤术和含铂化疗为主的一线标准治疗方案可以使70%-80%的患者达到缓解,但卵巢癌的复发率却非常高。一线治疗后高达70%的患者会在3年内复发,并且一旦复发通常会不断复发,直至发展为难治性的铂耐药状态。一般认为,晚期卵巢癌患者,仅新诊断患者有治愈机会,复发患者是不可治愈的。因此,如何解决一线治疗后高复发率的问题,是卵巢癌治疗最关键的问题之一。
PARP抑制剂用于一线维持治疗,显著延缓复发
2014年FDA和EMA先后批准贝伐珠单抗用于晚期卵巢癌一线与含铂化疗联用并在化疗结束后进行贝伐单药维持治疗,从此贝伐珠单抗在欧美也逐渐纳入一线标准治疗方案。
2018年ESMO大会上,SOLO1研究横空出世,将卵巢癌一线维持治疗推向新的纪元。SOLO1研究中,奥拉帕利使BRCAm新诊断卵巢癌患者的PFS获得史无前例的延长,3年不复发率翻倍,达到60%。由于突破性的疗效,两个月后FDA则迅速批准奥拉帕利用于BRCAm患者的一线维持治疗;NCCN指南也迅速更新,在2019年V1版中高级别推荐奥拉帕利用于一线维持治疗。
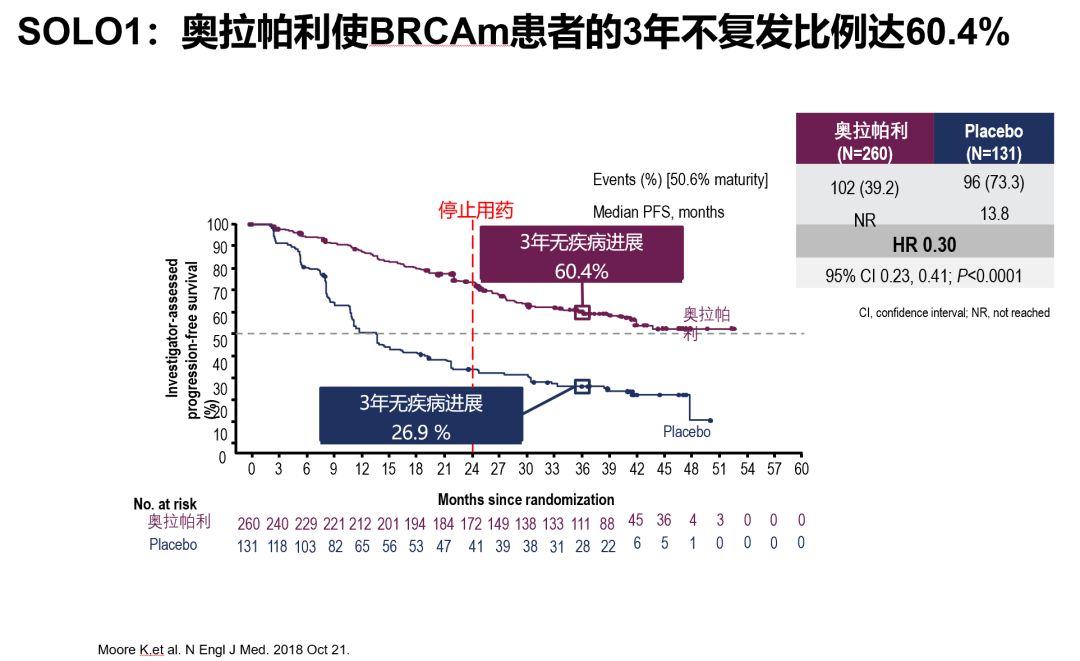
2019ESMO三大研究突破BRCA,扩展一线获益患者
2019年的ESMO大会,卵巢癌领域备受关注,因为有三项大型III期临床试验在会议同一环节相继公布数据,被称为将进一步改变卵巢癌治疗的ESMO。这三项研究为:PAOLA-1、PRIMA和VELIA。其中PAOLA-1和VELIA为联合方案,PRIMA为单药维持治疗方案。尽管这三项研究的设计方案存在极大的不同,但却有同一个目标:PARP抑制剂维持治疗,是否能使所有一线卵巢癌患者获益?
众所周知,这三项研究入组的人群均不限制BRCA突变状态,而且均达到主要研究终点。PAOLA-1的主要研究终点为ITT人群的PFS(研究者评估),奥拉+贝伐组对比安慰剂+贝伐组为22.1 vs. 16.6个月,降低疾病进展或死亡风险41%;PRIMA的主要研究终点为HRD人群的PFS和ITT人群的PFS(均为BICR评估),ITT人群中尼拉帕利对比安慰剂的PFS为13.8 vs. 8.2个月;VELIA的主要研究终点是ITT人群PFS(维利帕利治疗和序贯维持组,对比单纯化疗组),为23.5 vs. 17.3个月(研究者评估)。值得注意的是,VELIA的PFS是从开始含铂化疗时计算,而PAOLA-1和PRIMA则是含铂化疗结束后随机入组时开始计算。
从这三项研究可以看出在没有限制BRCA突变状态的情况下,可以使整体入组的一线患者PFS显著延长。
PAOLA-1、PRIMA和VELIA研究的ITT人群PFS
超越Biomarker的All-Comer时代已来临?
ITT人群得到PFS的显著延长,并不能证明所有患者都能显著获益,因为已知PARP抑制剂对BRCAm或HRD人群的疗效更佳。因此还需要对整体人群根据不同的基因突变状态进行亚组分析。
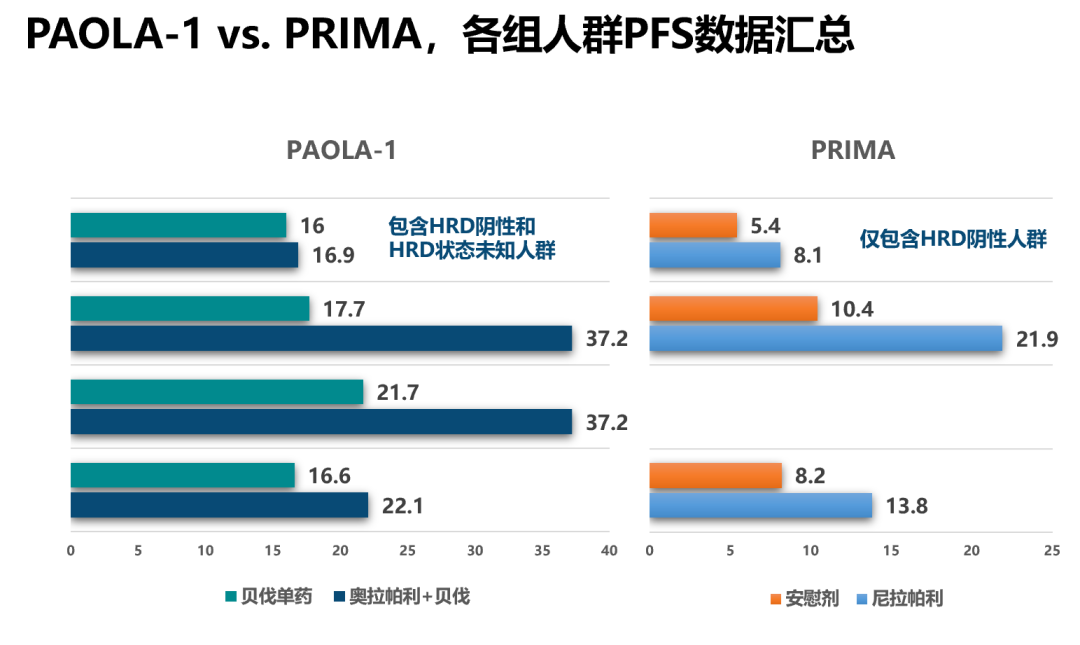
这3项研究均根据基因突变进行了亚组分析,从中可以看到,BRCAm和HRD阳性患者在3项研究中均获得极大的PFS获益。对于HRD阳性患者:PAOLA-1研究中,奥拉帕利+贝伐单抗和安慰剂+贝伐单抗的PFS达到37.2 vs. 17.1个月;PRIMA研究中,尼拉帕利和安慰剂组的PFS为21.9 vs. 10.4个月;VELIA研究中,维利帕利联合化疗并序贯维持对比单纯化疗组的PFS则为31.9 vs. 20.5个月。
对于HRD阴性/状态未知患者:PAOLA-1研究中,奥拉帕利+贝伐单抗和安慰剂+贝伐单抗的PFS达到16.9 vs. 16.0个月;对于HRD阴性患者:PRIMA研究中,尼拉帕利和安慰剂组为8.1 vs. 5.4个月;对于HRD阴性患者:VELIA研究中为15.0 vs. 11.5个月。从统计学显著方面看,PAOLA-1和VELIA研究在该人群中相比对照组没有达到显著性,PRIMA研究显示达到了统计学显著。PRIMA研究在HRD阴性人群的获益显著性,似乎预示着PARP抑制剂可用于卵巢癌全人群。但是否确实如此,可能还需要进一步的分析。对于HRD阴性患者,PRIMA研究中两组的PFS都非常短(相比PAOLA-1研究短一倍),尼拉帕利相比安慰剂也仅延长2.7个月的PFS。
PAOLA-1、PRIMA和VELIA研究中不同HRD状态人群PFS
PAOLA-1和PRIMA研究的不同方案的疗效比较,是近期各大会议中讨论的热点,尤其是在HRD阴性人群中的疗效差异。通过这两个研究的比较,似乎可以看出一些值得关注问题。
第一,PFS差异巨大:两个研究中试验组相比对照组,均显著延长了PFS,但PAOLA-1研究中的PFS在各亚组都显著长于PRIMA研究,这是不同研究设计的差异(如入组患者条件不同)还是不同治疗方案疗效(奥拉帕利+贝伐 vs. 尼拉帕利)造成的?PRIMA研究没有公布接受NACT/IDS的入组患者的术后情况,而该研究66%的患者是接受NACT/IDS的手术方案,目前不能确定有多少患者是Ⅲ期术后病灶残留或无残留患者。这些关键信息公布之后,也许可以对照比较两个研究入组患者基线情况究竟相差有多大。目前数据来看,两者入组患者的Ⅲ/Ⅳ期比例、含铂化疗CR/PR比例和基因突变比例均相似。
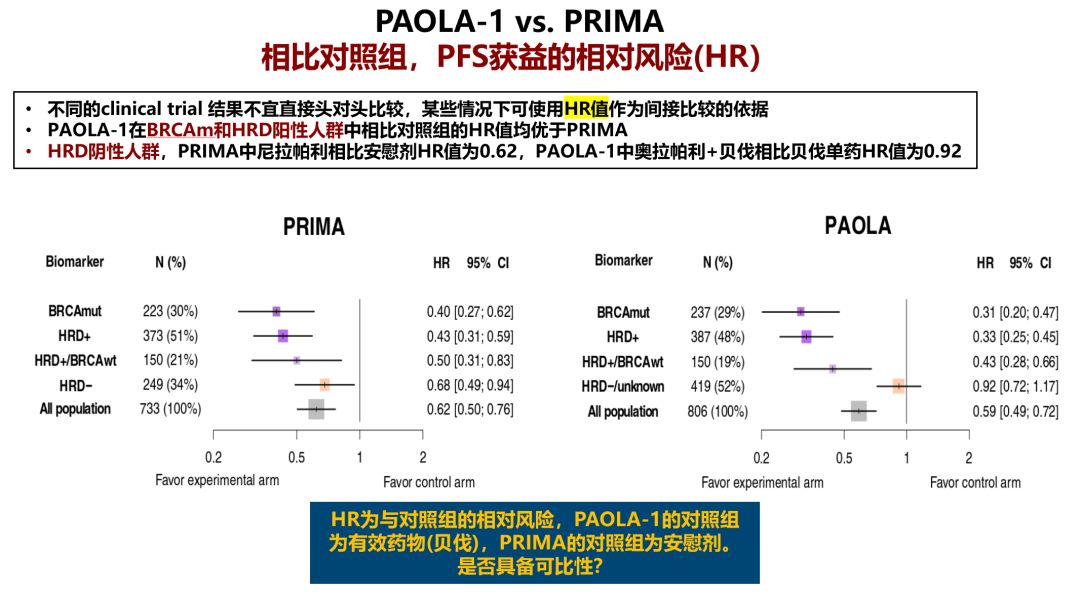
第二,直接比较HR值:ESMO大会中,有专家使用HR值比较两个研究在各亚组中的疗效,认为非头对头研究不能直接比较PFS等数据,但可以从HR值进行间接比较。从HR值的角度来看,BRCAm和HRD人群中,奥拉帕利+贝伐单抗相比贝伐单抗的相对风险下降优于尼拉帕利相比安慰剂,但HRD阴性/未知人群的HR值弱于PRIMA研究中HRD阴性人群。这样的比较忽略了一个重要的问题,HR值是试验组相比对照组的疾病进展或死亡相对风险比,从而得出相比对照组使疾病进展或死亡风险下降了多少。PAOLA-1研究的对照组是贝伐单抗,在欧美国家已成为一线标准治疗的有效药物;而PRIMA研究的对照组是安慰剂。两者之间的HR值是否具有可比较性,值得商榷。
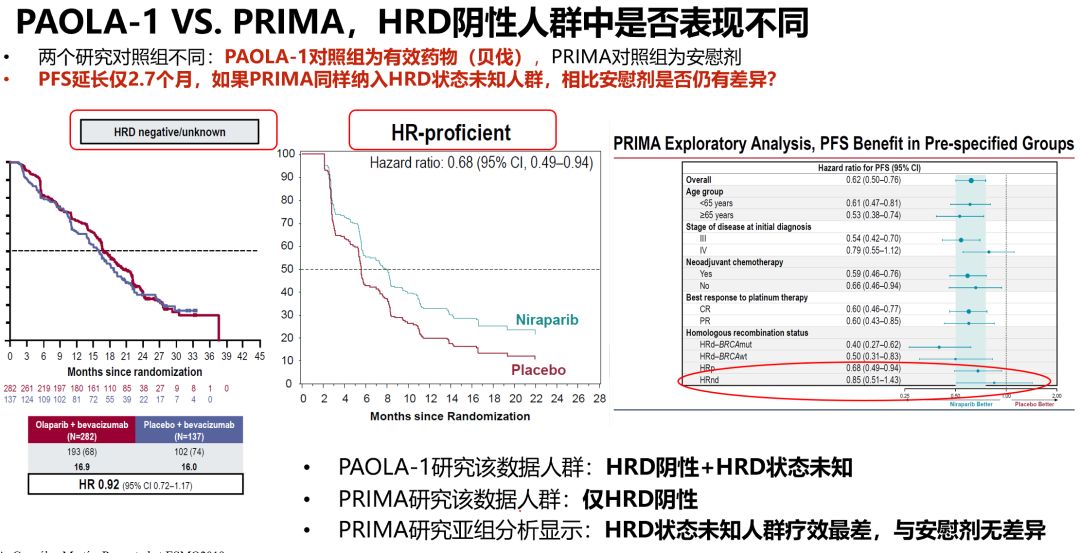
第三,PAOLA-1和PRIMA纳入分析的人群不同:从公布的数据可以看出,PAOLA-1针对HRD阴性的亚组分析,还纳入了HRD状态未知患者;而PRIMA研究仅纳入了HRD阴性患者。从机制上来说,HRD状态未知因为包含HRD阳性和HRD阴性患者,疗效应该比HRD阴性更好。但从PRIMA研究公布的各亚组分析数据来看,HRD状态未知患者的疗效差于HRD阴性患者,和安慰剂相比应该没有显著性差异。由于尼拉帕利相比安慰剂仅延长2.7个月的PFS。这意味着,如果PRIMA研究将HRD状态未知的患者纳入该分析,疗效会是怎么样,是否仍和安慰剂有显著性差异,存在很大的疑问。
总结
SOLO-1、PAOLA-1、PRIMA和VELIA,几项大型III期临床试验将改写卵巢癌一线维持治疗历史,使50%的HRD阳性卵巢癌患者获得显著的预后改善;对于HRD阴性患者,PARP抑制剂有多少获益,或许还需要进一步的数据公布和新的研究探索。
医学博士,主任医师,副教授,博士生导师
东南大学附属中大医院副院长,妇产科行政副主任
University of Arizona Medical Center访问学者(2014-2015年)
江苏省妇幼健康重点人才
美国妇科腔镜学会(AAGL)会员
中国医师协会微无创分会单孔及经阴道腔镜学组委员
中国医师协会微无创分会生育力保护学组委员
江苏省医师协会妇产科学分会委员
江苏省妇产科学会腔镜学组委员
江苏省中西医结合学会妇产科学分会委员
江苏省抗癌协会妇科肿瘤专业委员会委员
南京市妇产科学会腔镜学组副组长
世界中医药联合会盆底学组常务理事
世界华人妇产科学会NOTES学组委员





 京公网安备 11010502033352号
京公网安备 11010502033352号